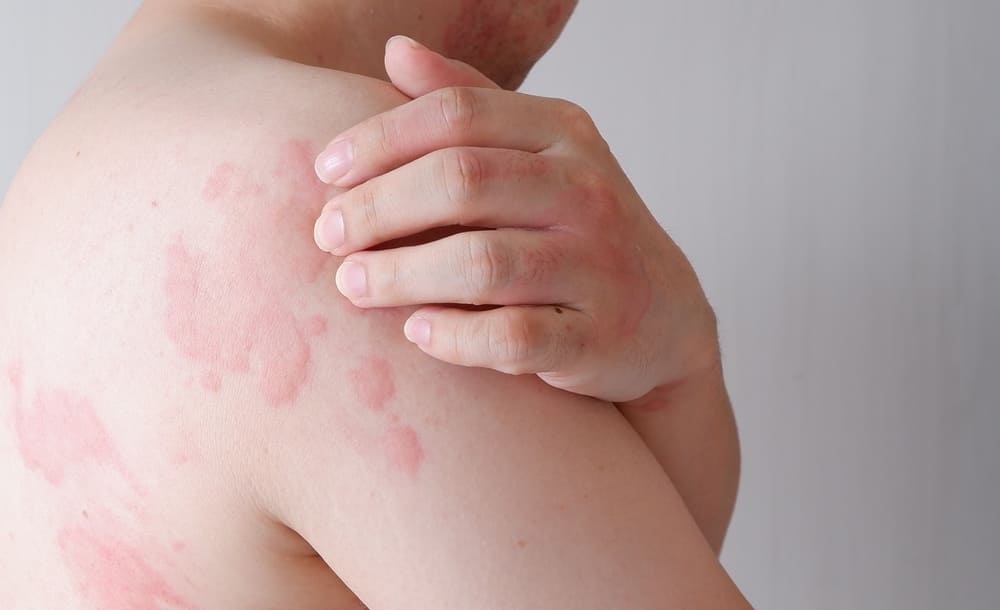
Staiga atsiradęs niežtintis bėrimas, kuris per kelias valandas „persikelia“ į kitas kūno vietas, gali rimtai suneraminti. Kartais tai tik trumpalaikė reakcija į konkretų dirgiklį, o kartais – ženklas, kad organizmas jautriau reaguoja dėl infekcijos, vaistų ar užsitęsusios įtampos. Odos dilgėlinė gali atrodyti gąsdinančiai, tačiau ne visada reiškia pavojų. Svarbiausia – suprasti, kas ją sukelia, atpažinti situacijas, kai reikia skubios pagalbos, ir žinoti, kaip sumažinti pasikartojimo tikimybę.
Dilgėlinė (lot. urticaria) – tai staigi odos ir (ar) poodžio reakcija, kuriai būdingi laikinos iškilusios pūkšlės ir intensyvus niežulys. Pūkšlės susidaro dėl putliųjų ląstelių (mastocitų) ir bazofilų išskiriamų mediatorių, ypač histamino, kurie plečia smulkias kraujagysles ir didina jų pralaidumą – todėl odoje greitai atsiranda paraudimas ir patinimas. Kartais vietoje ar kartu su pūkšlėmis pasireiškia gilesnių audinių patinimas – angioedema, dažniausiai lūpų, vokų, veido ar liežuvio srityje. Ji dažniau pasireiškia kaip gilus patinimas su spaudimo ar tempimo pojūčiu, gali būti skausminga, o niežulys gali būti menkas arba jo visai nebūti.
Tai reiškia, kad dilgėlinės bėrimas yra kintantis: pavienės pūkšlės dažniausiai išnyksta per 24 valandas nepalikdamos žymių, tačiau tuo pačiu metu gali atsirasti naujų pūkšlių kitose vietose. Toks „keliaujantis“ bėrimo pobūdis ir trumpa atskirų pūkšlių trukmė yra vieni būdingiausių dilgėlinės požymių, padedančių ją atskirti nuo kitų odos bėrimų.
Klausimas, nuo ko atsiranda dilgėlinė, ne visada turi vieną aiškų atsakymą, nes tai – reakcijos tipas, o ne viena konkreti liga. Pagrindinis mechanizmas dažniausiai susijęs su putliųjų ląstelių (mastocitų) aktyvacija odoje: jos išskiria histaminą ir kitus mediatorius, dėl kurių išsiplečia smulkios kraujagyslės, padidėja jų pralaidumas, susiformuoja pūkšlės ir atsiranda niežėjimas. Šią reakciją gali sukelti tiek alerginiai, tiek nealerginiai veiksniai, o kai kuriais atvejais tikslios priežasties nustatyti nepavyksta. Todėl dilgėlinės priežastys visada vertinamos pagal situaciją: simptomų pradžią, galimus trigerius, vartotus vaistus, infekcijos požymius, aplinkos sąlygas ir gretutines ligas.
Priežasčių spektras platus, tačiau klinikinėje praktikoje dažniausiai išskiriamos šios grupės:
Svarbu pabrėžti: ūminė dilgėlinė dažniau būna susijusi su aiškiai atpažįstamu provokuojančiu veiksniu (pvz., infekcija, vaistu ar maistu), o lėtinės dilgėlinės atveju konkretų trigerį nustatyti pavyksta rečiau – dažniau ji būna spontaniška ir gali būti susijusi su nealerginiais, įskaitant autoimuninius, mechanizmais.
Norint suprasti, kodėl vieniems žmonėms odos dilgėlinė pasitaiko epizodiškai, o kitiems linkusi kartotis, verta įvertinti rizikos veiksnius:
Praktiškai dažnai veikia ne vienas faktorius, o jų derinys: kai organizmas „ant ribos“, net ir nedidelis dirgiklis gali sukelti ryškų bėrimą.
Dilgėlinė dažniausiai atpažįstama pagal odos vaizdą, tačiau svarbu įvertinti ir bendrą savijautą – ypač jei atsiranda patinimas ar kvėpavimo simptomai. Toliau pateikti požymiai padeda suprasti, ar tai tikėtina dilgėlinė ir kada reikėtų reaguoti nedelsiant.
Dažniausi dilgėlinės požymiai:
Svarbu įvertinti ir amžiaus ypatumus: dilgėlinė vaikams dažnai pasireiškia kartu su virusinėmis infekcijomis, o dilgėlinė suaugusiam žmogui dažniau siejama su vaistais, fiziniais dirgikliais ar lėtinėmis / autoimuninėmis priežastimis. Jei pasireiškia odos dilgėlinė kūdikiui, situaciją verta aptarti su gydytoju – mažiems vaikams simptomai gali kisti greitai, o bendros būklės pokyčiai (vangumas, prastas gėrimas) yra ypač svarbūs.
Dauguma dilgėlinės atvejų nėra pavojingi gyvybei, tačiau yra situacijų, kai būtina skubi medicininė pagalba:
Tokiais atvejais svarbiausia – nedelsti ir pirmiausia užtikrinti asmens saugumą. Stabilizavus būklę, jau galima nuosekliai aiškintis, kas sukėlė reakciją ir kaip išvengti pasikartojimo.
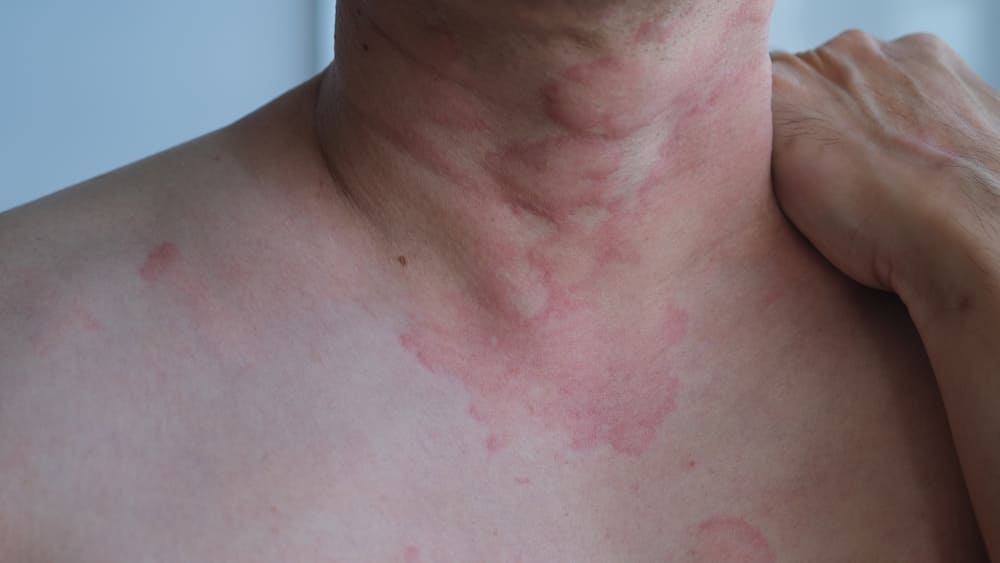
Diagnostika pirmiausia remiasi klinikiniu vaizdu ir išsamia ligos istorija. Gydytojui svarbu įvertinti, kada bėrimas prasidėjo, kiek laiko trunka pavienės pūkšlės, ar jos kartojasi, ar yra angioedemos (gilesnio patinimo) epizodų. Taip pat klausiama apie galimus provokuojančius veiksnius: naujai pradėtus vaistus ar papildus, neseniai persirgtas infekcijas, galimą ryšį su maistu ar įgėlimais, patirtą stresą, taip pat ar simptomus išprovokuoja fiziniai dirgikliai (šaltis, saulė, spaudimas, karštis, prakaitavimas, fizinis krūvis). Ši informacija padeda atskirti ūminę dilgėlinę nuo lėtinės ir nuspręsti, ar užtenka klinikinio įvertinimo, ar reikalingi papildomi tyrimai bei provokaciniai mėginiai.
Jei prireikia specialisto, dažniausiai kreipiamasi į alergologą-klinikinį imunologą (ypač įtariant alerginį ar lėtinį / autoimuninį mechanizmą) arba į dermatovenerologą, kai reikia diferencijuoti nuo kitų odos bėrimų ir parinkti tolesnę taktiką.
Tyrimų tikslas – rasti galimą dilgėlinės priežastį ir įvertinti bendrą uždegiminį foną.
Dažniausiai gali būti skiriama:
Kai kuriais atvejais naudinga papildomai pasidomėti susijusiomis būklėmis. Pavyzdžiui, jei bėrimas ar niežėjimas aiškiai pasireiškia po buvimo saulėje, verta įvertinti, ar tai nėra alergija saulei, ir susipažinti su apsaugos bei gydymo principais, apie kuriuos plačiau pasakojame tinklaraščio įraše „Alergija saulei – kaip atpažinti, gydyti ir apsisaugoti“.
Dilgėlinė dažniausiai nepalieka ilgalaikių odos pažeidimų, tačiau dažna „nematoma“ komplikacija yra gyvenimo kokybės suprastėjimas: varginantis niežulys gali trikdyti miegą, didinti dirglumą, nerimą, o pasikartojantys epizodai sukelia nuolatinį neapibrėžtumo jausmą ir socialinį diskomfortą.
Mediciniškai reikšmingiausia komplikacija yra angioedema – gilesnių audinių patinimas, dažniausiai veido, lūpų, vokų ar liežuvio srityje. Nors daugeliu atvejų jis praeina savaime, pavojinga situacija yra tuomet, kai patinimas apima kvėpavimo takus ir atsiranda užkimimas, dusulys, švokštimas ar rijimo sutrikimas – tuomet reikia skubios pagalbos. Retais atvejais dilgėlinė gali būti sisteminės alerginės reakcijos (anafilaksijos) dalis, todėl svarbu atpažinti simptomus, kurie rodo bendros būklės blogėjimą (silpnumą, galvos svaigimą, alpimą, staigų kraujospūdžio kritimą).
Kita svarbi kryptis – užsitęsimas ir pasikartojimas. Jei simptomai tęsiasi ilgiau nei 6 savaites arba kartojasi bangomis, tai jau atitinka lėtinės dilgėlinės kriterijus, o tuomet paprastai reikia nuoseklesnio ištyrimo ir ilgalaikio būklės valdymo plano.
Dilgėlinės gydymas priklauso nuo būklės trukmės, sunkumo ir provokuojančių veiksnių. Pagrindinis tikslas – sumažinti histamino poveikį, numalšinti niežėjimą ir užkirsti kelią patinimui. Dažniausiai taikomi antros kartos antihistamininiai vaistai (pagal gydytojo rekomendacijas), o papildomai vertinami provokuojantys veiksniai ir gretutinės būklės.
Svarbu atskirti:
Jei įtariama alerginė dilgėlinė, prioritetas – identifikuoti ir vengti alergeno. Jei įtariama autoimuninė dilgėlinė, gydymas dažnai orientuotas į imuninės sistemos aktyvumo kontrolę, o taktiką parenka specialistas.
Be vaistų, naudinga ir paprasta simptominė priežiūra: vėsūs kompresai ar trumpas vėsus dušas gali sumažinti niežulį, o odą tausojantys, bekvapiai prausikliai ir reguliarus drėkinimas padeda palaikyti odos barjerą. Taip pat verta rinktis laisvesnius, orui pralaidžius drabužius ir vengti perkaitimo, nes šiluma bei prakaitavimas kai kuriems žmonėms sustiprina simptomus. Kasymasis bėrimą dažnai tik „užkuria“ dar labiau, todėl kuo greičiau pavyksta sumažinti niežėjimą ir dirginimą, tuo geriau oda atsistato.
Kreiptis į gydytoją rekomenduojama, jei:
Kuo anksčiau pavyksta tiksliai įvertinti situaciją ir galimus trigerius, tuo mažiau spėliojimo ir tuo lengviau suvaldyti pasikartojimus.
Dilgėlinė gali kartotis ne todėl, kad nebuvo išgydyta, o todėl, kad išliko provokuojantys veiksniai arba organizmas kurį laiką yra jautresnis įvairiems dirgikliams (pvz., po infekcijos, esant miego trūkumui ar stresui).
Efektyvus valdymas paprastai apima du lygius: simptomų kontrolę, kad dilgėlinės bėrimas ir niežulys kuo greičiau nurimtų, ir trigerių atpažinimą bei jų mažinimą ar vengimą, kad epizodai kartotųsi rečiau. Tai ypač aktualu, kai dilgėlinė suaugusiam kartojasi bangomis arba užsitęsia ilgiau nei 6 savaites (įtariama ar nustatoma lėtinė forma) – tokiais atvejais dažniau prireikia nuoseklaus, individualiai pritaikyto ilgalaikio valdymo plano.
Dažniausi trigeriai, kuriuos verta įsivertinti:
Praktinis metodas: 1–2 savaites fiksuoti, kada atsiranda bėrimas ir kas vyko prieš tai (ką valgėte, kokius vaistus ar papildus vartojote, ar sirgote, ar buvo fizinis krūvis, prakaitavimas, šaltis, saulė, emocinė įtampa, kontaktas su naujomis priemonėmis). Toks dienoraštis dažnai suteikia daugiau aiškumo nei bandymas prisiminti detales „iš atminties“. Tai nėra savidiagnostika – tai būdas gydytojui pateikti struktūruotą informaciją, kuri padeda greičiau atpažinti galimus trigerius ir parinkti tinkamą taktiką.
Atminkite: kuo anksčiau pavyksta suprasti, kas konkrečiai provokuoja reakciją, tuo rečiau dilgėlinė užklumpa netikėtai ir diktuoja dienos planą.
Ūminė dilgėlinė trunka iki 6 savaičių ir dažnai turi aiškesnį provokuojantį veiksnį (infekcija, vaistas, konkretus dirgiklis). Lėtinė dilgėlinė tęsiasi ilgiau nei 6 savaites, gali kartotis bangomis, o priežastis ne visada būna lengvai identifikuojama. Esant lėtinei formai dažniau svarstoma imuninė ar autoimuninė dilgėlinė.
Ne, odos dilgėlinė nėra užkrečiama, nes tai organizmo reakcija, o ne infekcija, perduodama kontaktu. Jei dilgėlinę sukėlė virusinė infekcija, pats virusas gali būti užkrečiamas, bet bėrimas – ne.
Taip. Dilgėlinė nuo streso yra realus reiškinys: ilgalaikė įtampa keičia imuninės sistemos reguliaciją, didina uždegiminį foną ir gali „nuleisti“ reakcijos slenkstį. Dažnai stresas veikia kaip stiprintuvas – net jei yra ir kitas trigeris.
Viena konkreti pūkšlė dažniausiai išnyksta per 24 valandas, tačiau bendra bėrimo banga gali trukti kelias dienas ar savaites. Jei dilgėlinės simptomai tęsiasi ilgiau nei 6 savaites, tai atitinka lėtinės formos kriterijus.
Kartais – taip, ypač kai tai vienkartinė reakcija, susijusi su trumpalaikiu dirgikliu ar infekcija. Vis dėlto, jei dilgėlinės bėrimas kartojasi, verta ieškoti priežasties ir susidaryti valdymo planą, kad nereikėtų kiekvieną kartą pradėti „nuo nulio“.
Jei antihistamininiai vaistai nepalengvina simptomų, svarbu jų nedozuoti ir nekeisti gydymo savarankiškai – reikėtų kreiptis į gydytoją. Pirmiausia įvertinama, ar vaistas vartojamas tinkamai ir pakankamai nuosekliai, ar nėra tęstinio provokuojančio veiksnio (pvz., vartojamo vaisto, infekcijos, alkoholio, perkaitimo, streso). Taip pat gali būti, kad dilgėlinę provokuoja fiziniai dirgikliai (pvz., spaudimas, šaltis, saulė ar rečiau – vandens dilgėlinė) arba kad tai lėtinė forma, kuriai gali reikėti kitokio, laipsniško gydymo plano.